Если человек переболел корью или ветрянкой — опасными вирусными инфекциями, то во второй раз он ими заболеть не может — организм приобретает иммунитет. А вот респираторными вирусными инфекциями человек может болеть каждый год, и даже не по одному разу. Вакцинация защищает всего на один сезон, и каждый год эпидемиологами создаётся новый препарат для профилактики сезонного гриппа.
Почему так происходит? Почему респираторные вирусные инфекции не лечатся антибиотиками? Давайте разоберёмся.
Почему вирусы такие живучие?
Как работает вакцина?
Почему это не работает с респираторными вирусами?
Как же от них защититься?
Коронавирус: что говорят ученые?
Хроники коронавируса
Что известно о COVID-19
Как предохраниться, чем лечиться?
Как скоро прекратится пандемия?
Почему вирусы такие живучие?
Посмотрим, как устроен вирус. Если не уходить в дебри, то любой вирус представляет собой молекулу нуклеиновой кислоты (ДНК или РНК), которая является носителем генетической информации, окруженную органической оболочкой — кристаллом. Сам по себе вирус даже не является организмом — у него отсутствуют признаки живого. В любом случае, даже если вирус является формой жизни, то форма это неклеточная, что и доставляет врачам массу неудобств.
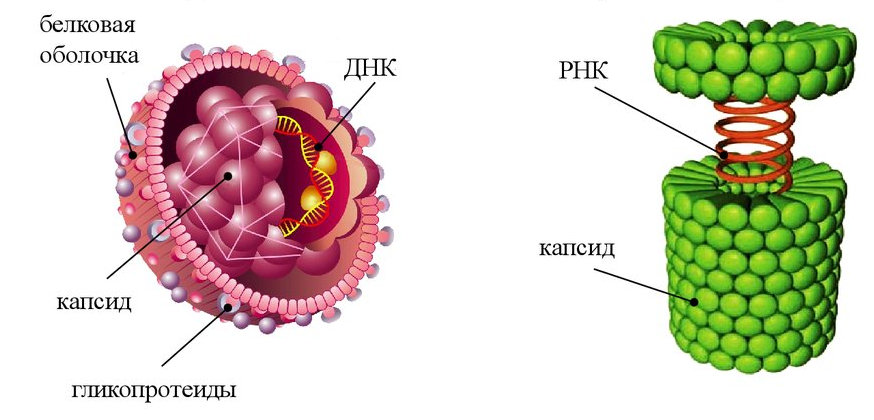
Каким образом лечатся бактериальные инфекции? Антибиотики, воздействуя на клеточные оболочки бактерий, разрушают их и бактерии гибнут. Вирус не имеет клеточного строения, значит, нет у него и клеточной оболочки, разрушать антибиотику нечего. Именно поэтому антибиотики неэффективны при лечении вирусных инфекций, хотя и назначаются врачами для локализации хвоста бактериальных заболеваний, идущих «хвостом» за вирусными. Вирус, находящийся вне живой клетки, называется вирионом.
Вирион прикрепляется к клетке и «прорубает» в клеточной оболочке дырку, через которую или генетический материал, или вся вирусная частица целиком попадает внутрь клетки. Затем вирус берёт под контроль ресурсы клетки и использует их для репликации — создания миллионов своих копий. После этого клетка гибнет из-за исчерпания ресурсов, а созданные вирусы захватывают новые клетки, где процесс повторяется.
Понятно, что если этот цикл не остановить, то организм хозяина будет быстро уничтожен. Каким же образом мы боремся с респираторными вирусами? Если откровенно, то почти никаким. Эффективных противовирусных препаратов, направленных на лечение респираторных вирусных инфекций нет. Вся надежда на иммунные силы организма или… на вакцину.
Как работает вакцина?
Для начала разберем вопрос, как работает иммунитет. При появлении в организме чуждых ему частиц (антигенов) — будь то вирус, бактерия или еще что-то — организм включает распознавание чужеродного объекта. Изучается его состав, анализируется строение (да, да, не удивляйтесь! наш организм еще и не на такое способен!) и по итогам исследования определяется, каким образом можно заблокировать его активность. Специальные клетки иммунной системы — B-лимфоциты превращаются в плазматические клетки — антитела. Антитела прикрепляются к антигенам и разрушают их. Вот и все — болезнь побеждена.
Но не все так просто. На определение того, какие именно антитела нужны для борьбы с антигеном, необходимо время. Все это время продолжается разрушительная деятельность вирусов в организме, которая грозит уничтожить его и, в любом случае, ослабляет иммунитет. После тяжело протекающих вирусных инфекций истощенный организм становится проходным двором для разного рода патогенных бактерий — вот почему медики указывают на опасность осложнений после гриппа. Об опасных бактериальных инфекциях речь пойдёт ниже.
К каждому конкретному вирусу организм вырабатывает иммунитет. Это означает, что при попадании в организм объекта, к которому антитела уже когда-то вырабатывались, время на его изучение тратиться не будет, а будут сразу пущены в бой антитела, которые уничтожат патоген, что называется, «на подлете». Болезнь в этом случае не возникнет.
Для профилактической активизации иммунитета эпидемиологи используют вакцины. При их создании используют разные методы, один из них заключается в том, что в организм вводится небольшая доза погибших вирусов, которые вреда организму не нанесут, но дадут возможность исследовать его и выработать к ним антитела. Теперь, если придет настоящий вирус, он будет быстро уничтожен и человек не заболеет.
Почему это не работает с респираторными вирусами?
Тут все просто: вирусы гриппа и ОРВИ очень быстро меняются. Для этого у них есть три основных механизма.
1. Антигенный дрейф
Другими словами — это обычные мутации, которым подвержено все живое. РНК-вирусы не способны исправлять ошибки при репликации, поэтому при каждом цикле возникает 10% мутировавших вирусов. Бóльшая часть этих изменений оказывается нежизнеспособными или незначимыми, однако некоторые приживаются и вызывают изменения свойств вируса.
2. Реассортация
Этот механизм работает, когда в клетке встречаются два разных респираторных вируса. Геном вируса гриппа состоит из 8 сегментов, которые пересобираются в вирионе в клетке. Если в клетке оказывается другой вирус, то возникает 256 вариантов комбинаций для сборки вируса и некоторые из них могут стать, действительно разрушительными.
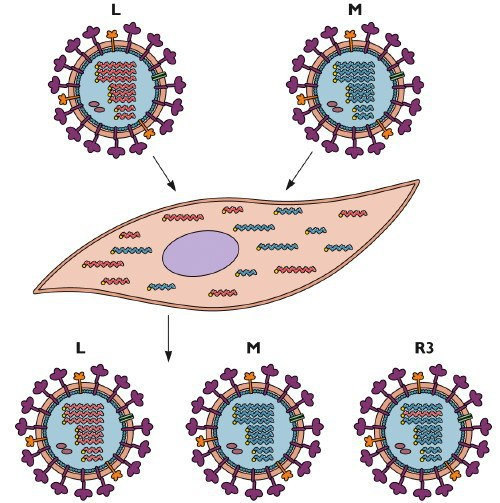
В 1997 году 19 человек в Юго-Восточной Азии заболели гриппом H5N1, который позже назвали «птичьим» из-за того, что его переносили птицы. Семеро из них умерли. К счастью, этот вирус не передавался от человека к человеку, иначе человечество могло бы столкнуться с более страшной эпидемией, чем «испанка» в 1918 году. Нам очень повезло, что ни в одном из организмов зараженных людей H5N1 не встретился с вирусом обычного человеческого гриппа — в результате реассортации получившийся вирус мог обрести свойства передачи между людьми и это привело бы к гибели десятков миллионов людей.
Однако часто реассортация происходит и в организмах птиц и свиней. Именно реассортация привела к появлению вируса H1N1, ставшим в 1918 году возбудителем «испанки». Штамм этого же вируса в 2009 году вызвал пандемию «свиного гриппа».
3. Рекомбинация
Рекомбинация — это перераспределение генетического материала внутри одного вируса. В 2002 году в Чили в результате работы этого механизма низкопатогенный вирус превратился в высокопатогенный.
Как же от них защититься?
Самый лучший способ — не заражаться. Если есть вакцина — вакцинироваться. Если нет, но эпидемия распространяется, как сейчас COVID-19, избегать скоплений людей, прикосновений к поверхностям в общественных местах, чаще мыть руки. Позаботиться об иммунитете: помочь может умеренная физическая активность, витамины в рационе, некоторые лекарства, активирующие иммунные силы организма.
Если настигла болезнь, необходимо немедленно обратиться за медицинской помощью. И имейте в виду: при любых респираторных инфекциях предписаны обильное питье и строгий постельный режим. Самые серьезные осложнения вызываются именно нарушением этих правил.
Коронавирус: что говорят ученые?
Когда и как появится средство от инфекции, поразившей человечество? Каким станет мир после пандемии? Сколько людей погибнет, и как долго это будет продолжаться? Для поисков ответов на эти вопросы вирусологи и эпидемиологи всего мира сейчас неустанно изучают вирус SARS-CoV-2 и ищут способы остановить эпидемию.
Хроники коронавируса
Коронавирусы появились не сегодня и не вчера. Они известны давно. На данный момент ученые знают о сорока видах коронавирусов, бóльшая часть которых поражает животных. Коронавирусы вызывают болезни у млекопитающих, птиц, известен даже патоген, который поражает белуг.
В контексте разгорающейся в мире пандемии нас интересуют три коронавируса:
- SARS-CoV — именно он стал виновником вспышки атипичной пневмонии 2002 года, когда умерло 774 человека;
- MERS-CoV — вирус ближневосточного респираторного синдрома, от которого в 2015 году умерли 33 человека и продолжают умирать до сих пор;
- SARS-CoV-2 — возбудитель COVID-19, вызвавший вспышку пневмонии нового типа в мире в 2020 году.
Именно эти три вируса нам интересны по двум причинам: во-первых, все они вызывают респираторные инфекции с крайне тяжелым течением у человека, а во-вторых, имеют общее происхождение. Источником всех трех названных коронавирусов являются летучие мыши. Промежуточный хозяин SARS-CoV — пальмовые циветты, млекопитающее семейства виверровых. MERS-CoV пришел к человеку через верблюдов. А убивающий людей в настоящее время SARS-CoV-2 после летучих мышей побывал на панголинах — планцентарных млекопитающих, похожих на броненосцев, иначе называемых ящерами.
Чтобы избавиться от SARS-CoV китайцам пришлось уничтожить всех своих пальмовых циветт. Саудиты от уничтожения верблюдов воздержались, поэтому распространение ближневосточного респираторного синдрома не остановлено, а только локализовано: любой человек с повышенной температурой тела на Аравийском полуострове немедленно помещается в изолятор, где выясняется его диагноз. Однако если MERS-CoV вырвется за пределы полуострова, то человечеству придётся несладко: летальность в результате поражения этим вирусом составляет 18%. Для сравнения — у атипичной пневмонии, напугавшей всё человечество в 2002 году, этот показатель вдвое ниже — 9,6%.
Что известно о COVID-19
COVID-19 — инфекция, возбуждаемая коронавирусом SARS-CoV-2. В настоящее время вирус разобран на кусочки, многократно секвенирован, а за течением болезни наблюдают тысячи врачей в мире. Опыт постоянно обобщается и с практической точки зрения выяснено следующее. COVID-19 может протекать в трёх формах.
Асимптоматическое течение. В такой форме больной или переносит заболевание очень легко, как обычную простуду, или даже вообще без симптомов. К настоящему времени так перенесли болезнь около 80% пациентов.
Умеренное респираторное заболевание. В этой форме у заболевшего наблюдается повышение температуры тела выше 38° и несколько признаков респираторного заболевания (кашель, одышка, гипоксия). В этой форме болезнь переносят около 15% пациентов.
Тяжелое респираторное заболевание. Температура также поднимается выше 38°, присутствуют перечисленные выше признаки респираторных инфекций и наблюдаются признаки пневмонии. Тяжелое течение болезни наблюдается у 4% пациентов.
Инкубационный период SARS-CoV-2 составляет 2–14 дней.

Сравнительно высокая летальность в Ухане (4,9%) и провинции Хубэй в целом (3,1%) наблюдалась из-за нехватки палат интенсивной терапии для больных из-за чего не получали своевременную медицинскую помощь пациенты с признаками пневмонии. В остальных провинциях Китая, где не было столь бурного распространения коронавируса, летальность составила 0,16%. Для сравнения: летальность сезонного гриппа — менее 0,1%, «свиного» гриппа 2009-2010 годов — 0,2%, SARS-CoV — 9,6%, MERS-CoV — 18% (по некоторым сведениям, до 34%). Среди умерших 80% людей старше 60 лет, ⅔ умерших — мужчины. Факторами риска являются сердечно-сосудистые и легочные заболевания, диабет, онкологические заболевания.
Показатель трансмиссивности (количество людей, которых в среднем заражает один больной) у SARS-CoV-2 примерно равен 3–4. Это намного выше, чем у гриппа (1,4), но намного ниже, чем у кори (12–14).
Как предохраниться, чем лечиться?
Сразу скажем, вакцины от SARS-CoV-2 пока нет. Есть множество предварительных разработок в разных странах, в том числе в Китае, России, США, Велмкобритании, однако до клинических испытаний всем им еще далеко. Ученые российского МГУ заявляли, что могут создать дешевую и эффективную вакцину за три месяца при наличии заказа и финансирования. В этих условиях спасение утопающих является делом рук самих утопающих.
Самое важное правило — тщательное мытьё рук и лица после каждого выхода на улицу или контакта с людьми, которые там побывали. Желательно не касаться руками без перчаток ничего в общественных местах. Носите с собой дезинфицирующие салфетки и почаще протирайте ими руки, если нет возможности помыть их с мылом. Старайтесь не трогать руками лицо и особенно глаза, т.к. вирус проникает в организм не только через дыхательную систему, но и через слизистые оболочки.

Медицинские маски малоэффективны, но пренебрегать ими не стоит. С собой нужно иметь несколько масок и менять их примерно раз в час.
Однако наилучшим выходом была бы самоизоляция. Если вас перевели на дистанционную форму работы, старайтесь не выходить из дома без необходимости и отнеситесь к этому ответственно: тем самым вы не только сберегаете свое здоровье, но и способствуете локализации эпидемии. Побродив по магазину и заразившись от вирусоносителя вы передадите вирус еще нескольким людям, в том числе своим близким.
В рацион питания следует включить капусту, хрен, лимон. Меньше тяжелой пищи. Из мясной продукции предпочитайте мясо птицы говядине и свинине. Некоторые иммунологи советуют профилактический прием дибазола для мобилизации иммунных ресурсов организма. Однако не следует начинать его приема до консультации с врачом, тем более, что у дибазола есть довольно серьезные противопоказания.
Специализированных эффективных средств терапии пока не разработано. Минздрав пока рекомендовал интерферон. В разных странах, включая Китай, тестируют рибавирин, который ранее показывал эффективность при вирусных гемморагических лихорадках, ритонавир, допинавир и другие ингибиторы вирусных протеаз. С 6 февраля в Китае группа больных пневмонией, вызванной SARS-CoV-2, начала прием ремдесивира. Отчёта об эффективности пока не было, но обнадеживает тот факт, что in vitro этот препарат подавлял активность SARS-CoV-2.
Предварительно хорошую эффективность в лечении COVID-19 показал антималярийный препарат гидроксихлорохин.
Как бы то ни было, самолечение без врачебного наблюдения — плохая идея. При первых же признаках заболевания следует обратиться за медицинской помощью.
Как скоро прекратится пандемия?
Принимаемые во многих странах карантинные меры должны помочь локализовать инфекцию. Стране, где началась пандемия — КНР, удалось подавить вспышку и перевести борьбу с болезнью из области чрезвычайной ситуации к планомерной работе. Однако до полной победы ещё далеко — очагом распространения инфекции стала сначала Европа, в частности, Италия, Великобритания, Испания, а теперь и США, которые побили уже все антирекорды как в распространении инфекции, так и в количестве летальных случаев.
Специалисты Института Коха в Германии объявили, что пандемия, вероятно, продлится два года. Когда в сумме 60% населения Земли переболеет или будет вакцинировано, распространение пойдет на спад. До этого времени эпидемиологи ожидают вторую волну эпидемии.
Вероятно некоторое снижение активности коронавируса летом, так как при температуре воздуха выше 30° C его распространение сильно снижается, но осенью, скорее всего, начнётся новая вспышка инфекции.